2022/09/13
アレルギー専門医は呼吸器領域では気管支喘息、好酸球性肺炎・過敏性肺炎などの治療、耳鼻科・眼科領域ではアレルギー性鼻炎やアレルギー性結膜炎(花粉症を含む)の治療や舌下免疫療法、皮膚科領域ではじんましんなどの治療やリウマチ・膠原病内科が担当するSLE・強皮症・多発性筋炎・皮膚筋炎・シェーグレンなどの膠原病へのアドバイス、薬物やハチ刺傷などの昆虫刺傷や食物アレルギーなどによるアナフィラキシーショックへの救急対応といった診療ができます
しばらくの間はアレルギー科の標榜は行わず、通常診療の中でこの資格を活かしてゆきたいと思っています
2021/12/08
新型コロナウイルス検査では従来の迅速抗原検査に加えて 2021年12月よりPCR検査が院内でできるようになりました 院内検査ですので約10分で結果がでます
2021/10/12
発熱の診察をご希望の方は必ず電話で診察の予約をしてください。 直接来院されても診察はできません。ご注意ください。
お知らせ
当院の診療方針










医師紹介

健康保持と増進のためには、ご自身のやる気が必要です
当クリニックは、患者の皆さんの全身的な管理を通して疾病の治療・健康保持と増進を目標としています。より良い診療がおこなえるよう患者さんのニーズに合わせて必要な資格を取得し、皆さんに還元できる「かかりつけ医」になれるよう力を注いでいます。
患者さんが元気になり健康的な生活を維持できる事が、私の診療の日々の喜びにつながっています。やる気を持って治療を受ける患者さんを作りあげる診療を心がけています。
医院案内

- 医院名
- ふるもとクリニック
- 所在地
- 〒673-1431
兵庫県加東市社105の6 - TEL
- 0795-40-0202
- FAX
- 0795-40-0203
診療時間
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | |
|---|---|---|---|---|---|---|---|
| 09:00~12:00 | ◯ | ◯ | ◯ | ◯ | ◯ | ◯ | × |
| 16:00~18:00 | × | × | ◯ | × | ◯ | × | × |
休診日:月・火・木・土曜午後、日曜、祝日
※内視鏡検査を毎日(胃カメラは朝8時過ぎから午前中に、大腸ファイバーは午後0時過ぎから)おこなっていますので、早朝ならびにお昼の時間帯は通常診療はできませんのでご注意ください!
診療予約
●初診の方はご予約は不要です
予約患者さん優先ですので、お電話で診療可能な時間帯や待ち時間などをおたずねいただければと思います。
●再診は完全予約制です
お帰りの際に、必ず次回診察日時のご予約を!
(当日にご予定が立たない方は、改めてお電話でご予約を)
患者さんの増加のため、すべて患者さんの待ち時間短縮と十分な診療・説明時間を設けるためです。
●胃カメラ・大腸ファイバー検査の予約はお電話で
●禁煙指導は月・水・金の午後診でおこなっています。完全予約制です。
診療案内
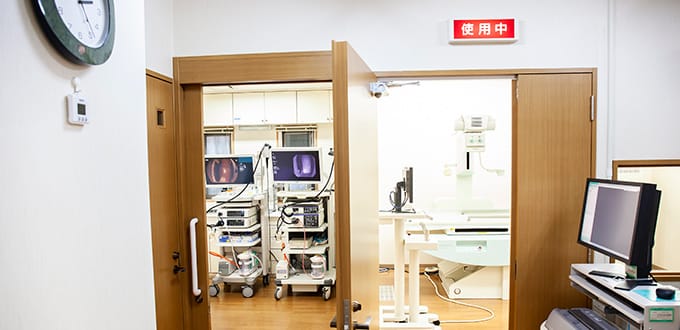
診療案内
当院では、消化器内科・内科・外科を診療科目として、生活習慣病全般から、消化器・がん診療、循環器などの疾患に加え、アレルギーや禁煙指導まで幅広く対応しております。当院で治療できる疾患の一覧についてこちらをご覧ください。

各疾患の診療方針
高血圧症
当院では二次性高血圧の診断を含め、高血圧全般の治療ができます。
家庭血圧測定を使って指導しています。診察室血圧はあくまでも参考値として診療しています。当院の降圧薬はARBがファーストチョイスです Ca拮抗(きっこう)薬・利尿薬との合剤もよく使います。
インタビュー

消化器疾患と生活習慣病の診療を中心に、患者さんのニーズに合わせて医師がレベルを上げるクリニック
消化器疾患を得意とする医師のもと、プライマリケアをおこなうクリニックとして、患者さんのニーズに合わせて必要な資格を取得し、患者の皆さんの健康生活を維持できる「かかりつけ医」を目指します。




